Véronique Pascal-Vigneron, Praticien Hospitalier - Service endocrinogie - CHU Brabois - Nancy

Les hormones sexuelles chez la femme.
par le Dr Véronique PASCAL-VIGNERON
Praticien Hospitalier
Service d’Endocrinologie
CHU Brabois - Nancy.
LES HORMONES NATURELLES
Les hormones stéroïdiennes: les oestrogènes (estradiol et estriol / estrone) et la progestérone. Leur action physiologique
- Les oestrogènes (oestradiol et estriol / estrone
- Développement et maintien des caractères sexuels secondaires
. Développement mammaire
. Développement de l’utérus
. Composition corporelle, répartition de la masse grasse
. Augmentation de la croissance (pic de croissance pubertaire)
- Rôle protecteur vasculaire (à la différence des EP de synthèse des contraceptifs) : impact sur la paroi vasculaire, la fonction plaquettaire et le lipidogramme.
- Maintien de la masse osseuse.
- Rôle synergique avec la progestérone au niveau du l’utérus et du sein.
- La progestérone
- Activité lutéomimétique : c’est physiologiquement la plus importante. Elle induit la transformation sécrétoire de l’endomètre– Elle permet la nidation de l’oeuf et le maintien de la grossesse.
- Activité antiestrogène : C’est sa seconde activité essentielle : elle s’oppose à l’action proliférative des estrogènes sur l’endomètre
- Activité anti-androgène. La progestérone est un anti-androgène naturel : elle inhibe la transformation tissulaire de testostérone en dihydrotestostérone par la 5 "-réductase.
- Activité antigonadotrope. Elle est faiblement antigonadotrope.
- Action sur le métabolisme hydro-sodé. La progestérone est natriurétique : elle se lie au récepteur des minéralocorticoïdes et inhibe de façon compétitive la liaison de l’aldostérone à son récepteur.
Enfin, elle réduit l’augmentation de la perméabilité capillaire induite par l’estradiol. - Action sur le système nerveux central. Effet hyperthermiant : action sur l’hypothalamus. Effet sédatif.
- Les androgènes
- Développement de la pilosité
. pubienne et axillaire à la puberté,
. de type masculin (hirsutisme) en cas d’excès de production ou de sensibilité,
. faciale en post-ménopause.
- Augmentation de la masse osseuse et croissance somatique en péri-pubertaire
- Prise de poids et répartition des graisses en facio-tronculaire en post-ménopause
- Désir sexuel
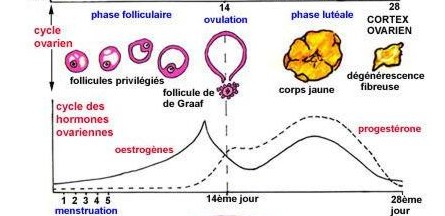
Physiologie du cycle
Physiologie de la ménopause
- Arrêt progressif de la fonction ovarienne et de la sécrétion des estrogènes et de la progestérone
- Entre 50 et 55 ans, absence de règles depuis un an.
- Précédée par une longue période de transition vers 40 ans avec modifications du cycle menstruel: la périménopause
- Ménopause « artificielle »
. Post-chirurgicale (ovariectomie bilatérale)
. Post-chimiothérapique ou post-radiothérapique dans la prise en charge des cancers
- Ménopause précoce.
LES HORMONES EN THERAPEUTIQUE
Les molécules et les voies d’administration
- Les estrogènes
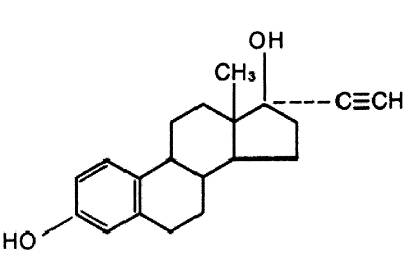 Les molécules
Les molécules
- Oestrone et estradiol
- Valérianate et benzoate d’estradiol
- Estriol
- Ethinylestradiol EE2 (pilules)
- Les dérivés du noyau stilbène (0)
- Dérivés sulfo ou glycuro-conjugués (equins)
Voies d’administration
Per os
Percutanée
Injectable IM / IV
Pharmacocinétique différente
- Passage hépatique pour la voie per os – impact sur les métabolismes hépatiques, induction enzymatique- dégradation rapide
- Taux plasmatique stable pour EE2- action antigonadotrope
- Diffusion plasmatique faible pour l’oestriol
Impacts métaboliques différents
- Métabolisme lipidique et glucidique
Effets délétères de l’EE2: -HDL/LDL chol, +TG, +G
Effets bénéfiques de l’E2 per-cutané: + HDL/LDL, =TG et = G
Effets intermédiaires de l’E2 per os: + TG
- Rénine et facteurs de coagulation
EE2: + renine et – antithrombine III
E2 per os: idem
E2 percutané: rien
- Les progestatifs
Les molécules.
- Progestérone naturelle
- Dérivés de la 17OH-progestérone
- Dérivés Pregnanes
- Dérivés norstéroïdes ( testostérone)
Actions différentielles
Variations inter-individuelles du métabolisme
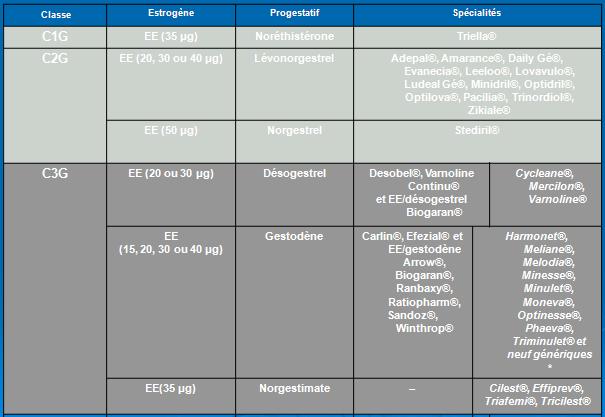
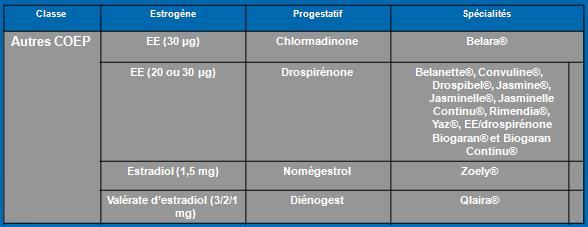
Les hormones en contraception
Les oestroprogestatifs (EP)
- La pilule
- Le patch
- L’anneau vaginal
Bénéfices :
- Cancer de l'ovaire et de l'endomètre
- Pathologies bénignes
Kystes ovariens
Grossesse extra-utérine
Dysménorrhée
Troubles du cycle
Anémie par règles abondantes
Complications :
- Maladies cardiovasculaires
Artérielles: accident coronarien, accident vasculaire cérébral
Veineuses : accident thrombotique (phlébite) voire embolique (embolie pulmonaire)
- Pathologies hépatiques
Hépatite médicamenteuse
Lithiase biliaire
Hyperplasie nodulaire, adénome
Risque cardiovasculaire :
- le risque cardiovasculaire lié aux COEP est faible dans l’absolu chez la femme jeune
- Mais risque accru en cas d’association à d’autres facteurs de risque :
Tabagisme
Anomalies de la coagulation, d’origine génétique en particulier : il faut les rechercher en cas d’antécédents familiaux et personnels
Âge (prescription à discuter après 35 ans)
Au total, le rapport bénéfice/risque des COEP doit être évalué individuellement
Contre-indications :
- Les unes sont absolues :
Antécédents thromboemboliques, troubles du métabolisme des lipides, cancer, HTA, lupus ;
Antécédents d'ictère choléstatique
Prise concomitante de tuberculostatiques (rifampicine), d'anticonvulsivants (Gardénal, Tégrétol), du fait d'un risque d'inefficacité.
- Les autres sont relatives :
Varices importantes,
Antécédents psychiatriques,
Fibrome utérin
Diabète insulinodépendant,
Obésité.
Tabac (association dangereuse)
+ de 35 ans
La contraception progestative
- Les micropilules
. Très faiblement dosées en progestatifs
. Modification de l'endomètre et de la glaire, blocage inconstant de l’ovulation
. En non-stop 30 j/30, à heure fixe
. Milligynon, Microval (remboursée par la Sécurité sociale), Cérazette (désogestrel, blocage de l’ovulation, très efficace)
- Les macroprogestatifs :
. dérivés des 19 nor-pregnane
. Blocage de l’ovulation
. Lutényl, Surgestone 500, Lutéran 10
. Pas l'AMM dans cette indication
- L'implanon
. Implant d'étonogestrel,
. Sous la peau, à la face interne du bras
. Durée d'action est de 3 ans (2 ans chez les obèses), très efficace
- Le DIU à la progestérone
. L'adjonction de lévonorgestrel - Mirena ( durée d’action 5 ans )
. Mode d'action du DIU plus atrophie endométriale et raréfaction de la glaire, efficacité supérieure
. Risque infectieux très réduit
Inconvénients de la contraception progestative :
- Troubles du cycle (aménorrhée, spotting) 3/10
- Mastodynies, douleurs pelviennes,
- Prise de poids
Indications :
- L'Implanon , l’anneau vaginal
Moins ou pas de contrainte
Mais mêmes CI vasculaires et métaboliques que pour EP.
- La micropilule, les macroprogestatifs
En cas de contre-indication vasculaire et métabolique aux EP, car aucun retentissement
- Le sterilet Mirena
En cas de règles abondantes et CI au DIU classique (nullipare…)
Les hormones en ménopause
- Molécules, voies et schémas pour le THS de ménopause
- Par voie orale : 17 B estradiol ou le valerianate d’estradiol
- Par voie cutanée : 17 B estradiol
Patch
Gel
Par voie nasale
- Progestatifs:
Progestérone naturelle
Dérivés de la 17 OH progestérone
En Europe, pas d’utilisation des estrogènes équins ni de certains progestatifs
Schémas:
- Dépendent du désir de persistance de règles par la femme :
. Si elle ne souhaite pas de règles, la prise sera continue,
. Si elle désire conserver des règles, la prise sera discontinue : œstrogène puis association œstrogène et progestatifs.
- Adaptation selon la tolérance.
- Durée selon la persistance des troubles.
Bénéfices du THS
- Prévention ou traitement des complications à court et moyen termes : Bouffées de chaleur, troubles de l’humeur, troubles du sommeil, troubles de la trophicité vaginale et troubles urinaires, qualité de vie.
- Prévention des complications à long terme :
Ostéoporose : diminution de 50 % des fractures ostéoporotiques
Pathologies cardio-vasculaires
Cancer du colon
Risques du THS
- Les maladies thrombo-emboliques artérielles et veineuses: le risque est multiplié par 2 à 4.
- Les cancers hormono-dépendants : Cancer du sein +
- Cancer de l’endomètre : diminution de la fréquence du cancer de l’endomètre chez les femmes traitées – 10-12 jours minimum de progestatif indispensable diminution de la fréquence du cancer de l’endomètre chez les femmes traitées – 10-12 jours minimum de progestatif indispensable
Les cancers non hormono-dépendants (col utérin et ovaire) ne sont pas majorés.